【佳学基因检测】中国阿尔茨海默病临床前期SCD诊断流程与规范专家共识
前言
为保障我国AD临床前期SCD多中心研究顺利开展,提高临床资料、生物样本库数据、多模态神经影像数据的同质性,制定出中国AD临床前期SCD人群的诊断流程与规范(SOP)显得尤为迫切。为此,在2017年3月份举办的AD临床前期SCD多中心研究数据采集技术培训会的基础上,宣武医院神经精神疾病国际合作研究中心和国家老年疾病临床医学研究中心(宣武医院)-中国AD临床前期联盟于2017年9月启动了中国AD临床前期SCD诊断流程与规范的专家共识制定工作,旨在进一步规范多中心单位对SCD的诊断及数据采集。并于2020年8月进行了更新。本共识主要依据近5年SCD的研究成果及参考德国多中心的认知损害与痴呆纵向研究 (DZNE - Longitudinal Cognitive Impairment and Dementia Study, DELCODE)[17] ,坚持实用、操作性强的原则,介绍通用的SCD诊断流程规范,即中国AD临床前期SCD多中心联盟研究实施方案,SILCODE(Sino Longitudinal Study on Cognitive Decline )研究方案[18] 。
SCD术语与概念
2014年,国际权威工作组——主观认知下降国际工作组(Subjective Cognitive Decline Initiative workgroup, SCD国际工作组)正式提出SCD这一术语并制定了SCD研究框架(表2)[9]。由于引发SCD的因素众多,如抑郁焦虑等精神性疾病、除AD外的神经系统或其他系统疾病、药物副作用以及物质滥用等[16]。所以为提高SCD的AD临床前期特异性,SCD-I还提出了SCD叠加标准,有叠加症状时,被诊断为AD临床前期SCD的可能性大(表3)[9],并于2020年更新了SCD叠加特征[10,12],替换掉了2014年的一条,增加了2条新的风险特征:持续存在的SCD和主动来记忆门诊就医的SCD患者,未来认知下降风险与正常老化比较分别是4:1和15:1。
传统的神经心理评估工具多为诊断MCI和痴呆设计的,由于敏感度低而无法识别SCD个体的轻微认知改变。目前认为SCD诊断是除外性诊断,即在非痴呆人群中除外MCI,且同时具备SCD叠加标准的第1(有记忆下降主诉)和第4条(担心自己的记忆下降)就可以认为是AD临床前期SCD高风险人群[16]。因此,诊断SCD很大程度上取决于MCI的诊断是否精准。研究表明传统的MCI诊断方法由于过于简单导致MCI的诊断存在很高的假阳性,而Bondi等人提出的MCI神经心理学标准则可以大大降低诊断结果的假阳性率,且可操作性强,因而本共识采纳了该标准(详见表1)[21]。诊断AD临床前期SCD概括如下:首先通过MCI神经心理学标准在非痴呆人群排除MCI,然后同时满足SCD叠加标准的第1和第4条就可考虑为AD临床前期SCD可能性大。
SCD诊断流程与规范
一、病史采集
(一)现病史
问诊内容包括起病时间,起病形式,病程特点,临床症状,其中临床症状包括不同认知域(记忆、执行和注意、语言、视空间)受损症状,是否导致担忧,是否对日常生活能力造成影响,是否伴有精神行为障碍及其与认知障碍出现前后,是否伴有肢体症状或其他系统症状,着重询问是否有引起认知障碍的其他诱因,是否有缓解或加重的因素,既往诊疗经过。
(二)既往史
着重询问可能导致痴呆的其他疾病,包括中枢神经系统疾病如脑血管病、帕金森病、脑炎、癫痫、脑肿瘤、脑外伤等,已知可导致认知障碍的系统疾病如甲状腺功能减退、VB12或叶酸缺乏、神经梅毒、HIV感染、重度贫血、肝性脑病、一氧化碳中毒等,物质因素如药物滥用等。相关危险因素:如高血压病史、高血脂病史、糖尿病病史以及吸烟饮酒史等。
(三)家族史
重点询问痴呆家族史。
二、体检
体格检查应包括一般检查和神经系统专科检查,仔细的体格检查有助于鉴别SCD的原因。推荐对所有患者都应当进行包括一般检查和神经系统专科检查的全面体格检查。
三、实验室检查
(一)常规实验室检查
主要用于鉴别诊断,项目包括血常规、生化十项、凝血四项、叶酸、VB12、甲功全项、HIV和梅毒筛查等用以除外其他可以导致认知下降的疾病。
(二)ApoE基因检测
APOE编码基因位于19号染色体,受单核苷酸多态性位点rs429358和rs7412决定,人群中存在6种不同的ApoE基因型,包括3种纯合型(ε2/ε2、ε3/ε3、ε4/ε4)和3种杂合型(ε2/ε3、ε2/ε4、ε3/ε4)[22]。多项研究表明,ApoEε4携带者罹患阿尔茨海默病的风险显著增加,且相较于ε4杂合子,其纯合子(双等位基因型)发病年龄更早,患病风险更高[23]。因此ApoE分子分型有助于发现SCD、MCI等AD临床前期患者。目前已经建立起多种ApoE基因分型的方法,包括实时荧光定量PCR法、基因芯片法及测序法等,推荐使用目前作为金标准广泛应用的Sanger测序法。
(三)脑脊液T-tau、P-tau、Aβ42分析
AD脑脊液生物标志物包括总tau蛋白(T-tau),磷酸化tau蛋白(P-tau)和由42个氨基酸构成的β-淀粉样前体蛋白(APP)分解片段Aβ42。大量研究发现,相较于健康人群、非AD痴呆人群及其他类型的神经变性病患者,AD患者脑脊液中 T-tau和p-tau蛋白均明显增加,同时Aβ42含量显著下降[24]。因此CSF T-tau、P-tau及Aβ42对于AD的诊断及鉴别诊断具有较大意义。需要指出的是,CSF Aβ40/Aβ42比值对于AD诊断的敏感度及特异度均优于CSF Aβ42,CSF P-tau/Aβ42比值对于脑内病理性斑块的存在具有较高的敏感度与特异度。
CSF T-tau、P-tau及Aβ42的检测方法较多,较常用的有酶联免疫法(ELISA)和化学发光法,相较于前者,化学发光法检测灵敏度更高。小样本研究显示,CSF Aβ42对于AD诊断的敏感度和特异度分别为78-100%、47-81%,诊断界值(cutoff值)为500pg/ml,生物参考区间为1000-2000pg/ml;CSF T- tau、P-tau生物参考区间为˂400pg/ml、˂90pg/ml,其中CSF P-tau对于AD诊断的敏感度为50-80%,特异度则达92%,对AD诊断界值为120pg/ml。尤其需要注意的是,上述参数来源于ELISA检测体系,由于方法学和检测系统的差异,上述参数在转移前需经一定样本的实验验证和临床评定。在上述指标检测过程中,需要注意P-tau的检测位点(通常为181或231)以及CSF Aβ42样本的储存。具体临床应用可参见“阿尔茨海默病检验诊断报告模式专家共识”[25]。
四、神经心理学测验
(一)认知功能评估
1. 总体认知功能评估
(1)简易精神状态检查量表(mini-mental state examination,MMSE)
由Folstein等人于1975年编制[26]。目前应用的中文版是张明园修订的简易智力状态检查[27]。总分:共30分。识别痴呆的参考分界值:文盲组≤17分,小学组≤20分,中学组及以上文化≤24分[27]。MMSE作为国内外应用最广泛的认知功能筛查工具,对于中重度认知功能障碍的识别有很高的敏感性与特异性,但对于轻度认知障碍的识别有比较高的假阴性[28]。
(2)蒙特利尔认知评估量表基础版(MoCA-B)
不同于蒙特利尔认知评估量表(MoCA)[29, 30],其基础版(MoCA-B)可用于低教育老人的MCI的认知评估[31]。MoCA-B中文版总分为30分,识别MCI的分界值:文盲与小学组:≤19分;中学组:≤22分;大学组:≤24分。
(3)记忆与执行筛查量表(MES)
是不需要执笔能力的适应低教育人群的识别MCI患者的量表[32]。总分为100分。分界值: MES总分≤75分。
2. 认知域评估
下述记忆、执行、语言三大认知域所给分界值均为小于正常组测试人群均值的1.0标准差(Standard Deviation, SD)而制定,其教育程度均为小学以上(>6年)人群。
(1)记忆功能评估:华山版听觉词语学习测验(AVLT-H)
华山版听觉词语学习测验(AVLT-H)是在加利福尼亚听觉词语学习测验(California verbal learning test,CVLT)的基础上修订编制的,用于检测情景记忆[33]。12个词语的词表,重复学习3次,间隔3-5分钟后进行短延迟回忆,间隔20分钟后进行长延迟回忆、线索回忆与再认。最敏感评估指标为长延迟回忆的得分与再认分数。辅助指标包括即刻回忆得分、历次回忆总分、回忆技巧及辨别力等。分界值:长延迟回忆得分≤5(50-59岁),≤4(60-69岁),≤3(70-79岁);再认得分≤20(50-59岁),≤19(60-69岁),≤18(70-79岁)。作为情景记忆的代表性测验,AVLT-H能有效鉴别正常老化、MCI和轻度AD[34]。
(2)执行功能评估:形状连线测验A和B(STT-A&B)
STT是基于文化公平、对传统的连线测验进行修订的一个新版本[35, 36],用于评估注意、视空间能力及执行功能等。STT分为A和B两个部分,每部分又包括练习题和测试题。A部分要求被试按顺序以最快的速度连接随机排列的数字,B部分则要求被试按顺序连接数字时两种图形要交替进行。评定:主要记录耗时数。分界值:STT-A测试题,50~59岁≥70s,60~69岁≥80s,70~79岁≥100s;STT-B测试题,50~59岁≥180s,60~69岁≥200s,70~79岁≥240s。耗时愈长,受损愈重。应用:连线测验作为评估执行功能的检查纳入Bondi提出的MCI神经心理学标准[21]。
(3)语言功能评估
1)动物词语流畅性(AFT)
要求受试者就动物这一范畴在1min内列举尽可能多的例子。分界值:动物流畅性得分≤12(初中组)、≤13(高中组)、≤14(大学组)。
2)波士顿命名测试(BNT)
BNT是最为常用的检查命名能力的工具[37,38],有各种不同版本。30项的分界值:自发命名得分≤19(初中组)、≤21(高中组)、≤22(大学组)。
(二)精神行为症状评估
1. 汉密尔顿抑郁量表(HAMD)和汉密尔顿焦虑量表(HAMA)
概述:HAMD-17项和HAMA由Max Hamilton分别编制于1960年[39]和1959年[40]。是临床广泛应用的评价抑郁状态及焦虑情绪严重程度的量表。HAMD分界值:总分小于7分为正常,7-17分为可能有抑郁症状,18-24分为肯定有抑郁症状,大于24分为严重抑郁症状[41]。HAMA分界值:总分小于7分为正常,7-13分可能有焦虑,14-20分为肯定有焦虑,21-28分为肯定有明显焦虑,29分及以上为严重焦虑[42]。应用:根据2014年SCD框架[9]强调在研究AD临床前期的SCD时需除外严重的抑郁症和焦虑症等精神心理疾病所导致的主观认知下降,通过HAMD-17和HAMA对AD临床前期SCD进行量化评定,采集全面的抑郁症状和焦虑情绪信息,有助于理解SCD与未来认知功能下降和精神心理因素的关系。
2. 简版老年抑郁量表(GDS-15)
概述:老年人因机体功能衰退导致躯体主诉多,许多躯体主诉在老年阶段属于正常范围,却容易被误诊为抑郁症。老年抑郁量表(Geriatric DepressionScale, GDS)是为特异性筛查老年人这一特殊人群的抑郁症状而编制的[43]。简版老年抑郁量表(GDS-15)由于省时实用也同样应用广泛[44]。分界值:0-4分正常;5-8分轻度抑郁;9-11中度抑郁;12-15分重度抑郁。应用:GDS-15为老年人的抑郁筛查表,阳性者提示有抑郁症状,需要进一步检查确诊。
3. 神经精神量表(NPI)
概述:由加利福尼亚大学洛杉矶分校Cummings等于1994年针对痴呆常见的10种神经精神症状而设计。1997年修订为12个条目[45]。目前大陆使用的中文版本NPI由解放军总医院解恒革等翻译[46]。NPI评分标准:只要出现妄想和幻觉都是异常;抑郁分数>6,失抑制>4,情绪不稳>2视为异常;激惹、欣快、淡漠、运动行为异常也视为异常;抑郁、躁狂、焦虑没有建立分界值。患者评估分级评分的总分仅作为患者总体行为异常表现的粗略指导[47]。应用:NPI能有效识别SCD人群中的精神行为异常[48],并与随时间增加的照护者负担独立相关[49]。
(三)日常生活能力评估-功能活动问卷(FAQ)
概述:功能活动问卷(Functional Activites Questionnaire, FAQ)由Pfeffer于1982年编制[50],是一个用于测定老年人生活能力的量表,优于工具性日常生活能力(IADL)量表,且区分正常老人和轻度痴呆患者更敏感。目的是为了识别早期或轻度痴呆患者。分界值:评分≥9为MCI。应用:在AD临床前期SCD研究中为诊断MCI的独立诊断指标,评分≥9时就可以诊断为MCI。
(四)睡眠质量评估
1. 匹茨堡睡眠质量指数量表(PSQI)
概述:由匹茨堡大学精神科Daniel J. Buysse教授等人于1988年正式发表[51],用于评定被试近1个月的主观睡眠质量,刘贤臣教授等人于1996年在中国人群中进行了信效度的研究[52],认为同样适合国内应用。分界值:得分越高,表示睡眠质量越差,大于7分考虑睡眠障碍[52]。应用:可用于睡眠障碍患者、精神障碍患者和一般人睡眠质量的评估。在SCD人群相关研究中,可用于研究与睡眠之间的相关性时对睡眠质量进行客观评价。
2.快速眼动睡眠期行为障碍量表(RBDSQ)
概述:由K Stiasny-kolster教授根据国际睡眠障碍分类于2007年编纂,用于快速眼动睡眠期行为障碍评估[53]。分界值:普通人群以5分为为界[53],帕金森病人以6分为界[54]。应用:有助于在研究中鉴别与α突触核蛋白相关的神经变性病如帕金森病,多系统萎缩等。
3. 爱泼沃斯嗜睡量表(ESS)
概述:1991年由澳大利亚墨尔本Epworth医院提出,评价日间嗜睡程度[55]。评分标准:得分越高,嗜睡程度越高。应用:可用于日间嗜睡程度与认知之间相关性的研究。
(五)爱丁堡 利手 量表(Edingburgh Handedness Inventory, EHI)
概述:为解决神经科学研究中利手评估问题,1971年爱丁堡大学的R.C.Oldfield设计并提出了爱丁堡利手量表[56]。分界值:如果受试得分<-40,判定为左利手;如果得分介于-40与40之间,判定为双利手;如果得分>40,判定为右利手。EHI应用:提出之后,EHI逐渐成为了神经科学和心理学研究中使用最广泛的利手评估工具。在我们的AD临床前期研究中将利手评估结果作为排除标准之一,从而排除利手对脑功能的影响,保证研究结果的可靠性[57]。
(六)主观认知下降自测表(SCD-Q)
概述:由美国范德堡大学Gifford KA等于2015年从大量关于SCD的问题库中提炼而成的精简版[58]。分界值:根据本课题组在北京市某社区的人群调查结果提示总分大于5分者建议进一步记忆门诊筛查[59]。应用:是早期筛查SCD人群的有效辅助工具。
五、MRI多模态数据采集
具体参数可登录www.abimaging.org时时查看不同型号磁共振品牌的参数。
六、PET-MRI数据采集流程
以一体化GE SIGNA TOF PET/MR,注射18F-FDG为例
(一)检查前准备
患者检查前应至少禁食4 h以上,禁食期间可以饮用不含糖的水,检查前一天禁酒、禁剧烈或长时间运动;糖尿病受检者应将血糖浓度控制在正常范围;
测量身高、体重、血糖并建立静脉通道;根据体重计算药物注射剂量,常规检查的受检者,一般按照3.7MBq/kg注射放射性示踪剂18F-FDG;注射完毕后进行视听封闭,卧床闭目休息40-60min,期间避免交谈、进食和咀嚼。
体位:受检者取仰卧位,头先进,双手放置身体两侧,身体长轴与检查床长轴平行,带好耳塞、眼罩;使用头颈联合线圈,使受检者肩部紧贴线圈,头部居中,三角垫固定头部,下颌内收,定位中心对准眉心。
(二)PET/MR扫描参数
|
序号 |
扫描序列 |
TE |
TR |
层厚/层间隔 |
视野 |
矩阵 |
激励次数 |
层数 |
扫描时间 |
|
1 |
定位像 |
Minimum |
Minimum |
10.0/5.0 |
30×30 |
256×128 |
0.56 |
7 |
0:04 |
|
2 |
衰减校正 |
1.7 |
4.0 |
5.2/-2.6 |
50×38 |
256×128 |
0.7 |
120 |
0:18 |
|
3 |
图像校正 |
0.5 |
1.5 |
13.0/-6.5 |
30×30 |
32×32 |
2 |
128 |
0:06 |
|
4 |
横轴位B1map |
12.1 |
17 |
15.0/0.0 |
30×30 |
64×64 |
2 |
12 |
0:09 |
|
5 |
3D结构像 |
Min Full |
6.9 |
1.0/0.0 |
26×26 |
256×256 |
1 |
192 |
4:48 |
|
6 |
横轴位T2WI |
102 |
4468 |
5.0/1.0 |
24×24 |
288×288 |
1 |
24 |
0:44 |
|
7 |
冠状位海马像 |
24 |
1750 |
3.0/1.0 |
24×24 |
288×256 |
1 |
16 |
1:02 |
|
8 |
静息态fMRI |
30 |
2000 |
4.0/1.0 |
22×22 |
64×64 |
1 |
6720 |
8:00 |
|
9 |
3D cube |
2.2 |
3200 |
1.0/0.0 |
26×26 |
256×256 |
2 |
192 |
5:08 |
|
10 |
DTI |
Maximum |
3200 |
2.0/0.0 |
22×22 |
112×112 |
1 |
2450 |
9:54 |
|
PET 同步扫描 |
2.78 |
35 |
192×192 |
89 |
40:00 |
(三)检查后注意事项
PET/MR扫描结束后受检者检查前使用专用卫生间排尿,对于有留置导尿、注射点有血液外渗的患者需要注意放射污染,污染衣物及时更换,放射性污染处理严格按照规范的处理方法处置,严禁扩大污染范围和场所。受检者24h内不接触孕妇及婴幼儿;适量饮水以利药物排出体外。
七、随访
为避免季节效应,建议每隔15个月随访一次,完成全套认知量表测验、常规化验检查、多模态磁共振及PET-MRI。
结语
AD临床前期SCD作为AD防治的重要关口,应得到充分的重视。然而由于我国的AD研究起步较晚,很多神经科、老年科及精神科医师对SCD这一提法、概念感到相当地陌生,缺乏系统的认识,对AD的印象还停留在痴呆期。因此我们急需加强对SCD相关知识的普及和诊断流程的规范。本共识坚持“可操作性第一”的原则,对SCD的兴起背景、SCD概念、病史询问、体格检查、神经心理评估量表、辅助检查、影像扫描进行了系统的介绍,尤其对神经心理评估量表和影像数据采集提供了切实可用的界值和参数,无疑将极大地促进我国医务人员对SCD的认知及其诊断的标准化和规范化,为实现“健康中国2030”这一宏伟目标贡献力量。
表1 MCI神经心理学标准
|
满足以下条件之一即可诊断MCI: |
|
(1)至少同一个认知域(记忆、语言、执行功能)中的两个神经心理检查测试损害程度均大于1.0 SD(经年龄校正的常模) |
|
(2)每一个认知域(记忆、语言、执行功能)中均有一个神经心理检查测试损害程度均大于1.0 SD(经年龄校正的常模) |
|
(3)FAQ=9,即至少独立完成三项及以上的日常活动能力受损 |
表2 pre-MCI的主观认知下降研究诊断标准
1,与之前正常状态比,自我感觉持续的认知功能下降,且与急性事件无关。
2,经年龄、性别、受教育年限校正后,标准认知测试正常,有别于MCI和痴呆前驱期。
1和2须同时具备
排除标准:
-
MCI、前驱期痴呆AD或痴呆
-
可被精神性疾病或神经科疾病*(除外AD)、内科疾病、药物副作用或物质滥用解释
缩写:MCI:轻度认知障碍;AD:阿尔茨海默病
*排除标准不包括:有焦虑、抑郁症状,但未达到相应疾病的诊断标
表3 增加SCD个体处于AD临床前期可能性的特征:SCD叠加(AD临床前期)
1,主观感觉记忆下降而非其他认知功能
2,发病时间<5年
3,起病年龄≥60岁
4,对认知减退存在担忧
5,自我感觉记忆力较同年龄人差
有条件的研究进一步检测:
6,认知下降得到知情者的证实
7,携带载脂蛋白E ε4等位基因(APOE ε4)
8,有AD生物标记物的证据
其中第4条是SCD叠加的必要条件;第8条是AD临床前期SCD的必要条件。
缩写:AD:阿尔茨海默病;SCD:主观认知下降
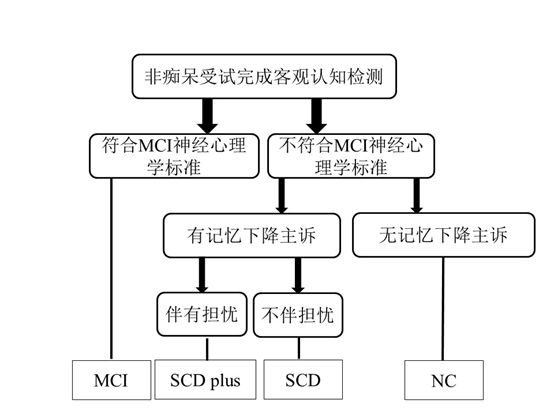
图1 SCD诊断流程图
缩写:MCI: mild cognitive impairment, 轻度认知障碍; NC:normal control, 正常对照;SCD:subjective cognitive decline, 主观认知下降;AD:Alzheimer’ disease, 阿尔茨海默病
执笔陈观群、王晓妮、王培昌
专家委员会成员(按姓氏汉语拼音排序)
蔡彦宁(首都医科大学宣武医院)、陈瑛(首都医科大学宣武医院)、崔碧霄(首都医科大学宣武医院)、杜文莹(首都医科大学宣武医院)、冯凯(北京市顺义区医院)、Frank Jessen(德国科隆大学医院)、高家红(北京大学)、郭起浩(复旦大学附属华山医院)、郝立晓(首都医科大学宣武医院)、韩璎(首都医科大学宣武医院)、贺永(北京师范大学)、胡笑晨(德国科隆大学医院)、李嘉辰(首都医科大学宣武医院)、李轩宇(首都医科大学宣武医院)、卢洁(首都医科大学宣武医院)、门卫伟(北京大学)、穆斌(首都医科大学宣武医院)、孙宇(首都医科大学宣武医院)、王培昌(首都医科大学宣武医院)、王小琪(首都医科大学宣武医院)、汪子琪(首都医科大学宣武医院)、杨柳(首都医科大学宣武医院)、张玲(首都医科大学)、赵维纳(首都医科大学宣武医院)、左西年(中科院心理所)
参考文献
[1] Sabayan B, Sorond F. Reducing Risk ofDementia in Older Age[J]. JAMA,2017,317(19):2028. DOI: 10.1001/jama.2017.2247
[2] 潘晓东,陈晓春. 阿尔茨海默病的治疗——路在何方[J]. 中华神经科杂志,2017,50(5):323-325.DOI:10.3760/cma.j.issn.1006-7876.2017.05.002
[3] Egan, M.F, Kost, J, Voss, T et al., Randomized Trial of Verubecestat for Prodromal Alzheimer's Disease. N Engl J Med, 2019. 380(15): p. 1408-1420.
[4] Long, J.M. and D.M. Holtzman, Alzheimer Disease: An Update on Pathobiology and Treatment Strategies. Cell, 2019. 179(2): p. 312-339.
[5] Fan D, Wang Y. Early Intervention in Alzheimer’sDisease: How Early is Early Enough? Neurosci. Bul. 2020, 36(2): 195–197.
[6] 韩璎. 解读NIA-AA新理解对于阿尔茨海默病的二级预防理念影响. 医学研究杂志,2014,43(8):1-3.
[7] Pichet Binette A, Vachon-Presseau É, Morris J, et al. Amyloid and Tau Pathology Associations With Personality Traits, Neuropsychiatric Symptoms, and Cognitive Lifestyle in the Preclinical Phases of Sporadic and Autosomal Dominant Alzheimer's Disease. Biol Psychiatry. 2020, doi: 10.1016/j.biopsych.2020.01.023.
[8] Palmqvist S, Janelidze S, Quiroz YT, et al. Discriminative Accuracy of Plasma Phospho-tau217 for Alzheimer Disease vs Other Neurodegenerative Disorders. JAMA. 2020, doi: 10.1001/jama.2020.12134.
[9] Jessen F, Amariglio R E, van Boxtel M, etal. A conceptual framework for research on subjective cognitive decline inpreclinical Alzheimer's disease[J]. Alzheimers Dement,2014,10(6):844-852. DOI:10.1016/j.jalz.2014.01.001
[10] Frank Jessen, Rebecca EAmariglio, Rachel F Buckley, Wiesje M van der Flier, Ying Han,José Luis Molinuevo, Laura Rabin, Dorene M Rentz, Octavio Rodriguez-Gomez,Andrew J Saykin, Sietske A M Sikkes, Colette M Smart, Steffen Wolfsgruber,Michael Wagner. The characterisation of subjective cognitive decline. Lancet Neurology. 2020,Mar;19(3). DOI: 10.1016/ S1474-4422(19)30368-0.
[11] XiaoqiWang#, Weijie Huang #, Li Su, Yue Xing, Frank Jessen, Yu Sun*, Ni Shu*,Ying Han*. Neuroimagingadvances regarding subjective cognitive decline in preclinical Alzheimer’sdisease. Molecular Neurodegeneration. 2020.
[12] 孙宇,王晓妮,陈观群,盛灿,李轩宇,杨勤,李陶然,杜文莹,王小琪,林立,刘奕,冯逢,胡笑晨,韩璎*.解读LancetNeurology发表的主观认知下降的特征[J].中华神经科杂志,2020,53(5):396-401.DOI:10.3760/cma.j.cn113694-20191221-00802
[13] Can Sheng*, Kun Yang, Xiaoni Wang, Hongyan Li, Taoran Li, Li Lin, Yi Liu, Qin Yang,Xiaoqi Wang, Xue Wang*, Yu Sun*, Ying Han*. Advances inNon-Pharmacological Interventions for Subjective Cognitive Decline: Asystematic Review and Meta-Analysis. J Alzheimers Dis. 2020 Jul 25. doi:10.3233/JAD-191295.
[14] Wolfsgruber, S., Laske, C,Buchmann, M et al., Minor neuropsychological deficits in patients with subjective cognitive decline. Neurology, 2020.Rabin L A, Smart C M, Crane PK, et al. Subjective Cognitive Decline in Older Adults: An Overview of Self-Report Measures Used Across 19 International Research Studies[J]. JAlzheimers Dis,2015,48 Suppl 1:S63-S86. DOI:10.3233/JAD-150154
[15] 赵一鸣,曾琳,李楠,等. 试论临床医学协同研究[J]. 中华医学杂志,2017,97(12):890-893.DOI:10.3760/cma.j.issn.0376-2491.2017.12.003
[16] Molinuevo J L, Rabin L A,Amariglio R, et al. Implementation of subjective cognitive decline criteria inresearch studies[J]. Alzheimers Dement,2017,13(3):296-311. DOI:10.1016/ j.jalz.2016.09. 012
[17] Jessen F, Spottke A, Boecker H, Brosseron F, Buerger K, CatakC, Fliessbach K, Franke C, Fuentes M, Heneka MT, Janowitz D, Kilimann I, LaskeC, Menne F, Nestor P, Peters O, Priller J, Pross V, Ramirez A, Schneider A,Speck O, Spruth EJ, Teipel S, Vukovich R, Westerteicher C, Wiltfang J,Wolfsgruber S, Wagner M, Düzel E. Design and first baseline data of the DZNEmulticenter observational study on predementia Alzheimer’s disease (DELCODE).Alzheimers Res Ther. 2018, 10:15. doi:10.1186/s13195-017-0314-2.
[18] Xuanyu Li#, XiaoniWang#, Li Su, Xiaochen Hu, Ying Han*. Sino Longitudinal Study onCognitive Decline (SILCODE): protocol for a Chinese longitudinal observationalstudy to develop risk prediction models of conversion to mild cognitiveimpairment in individuals with subjective cognitive decline. BMJ Open.2019;9:e028188. DOI: 10.1136/bmjopen-2018-02818.
[19] Wolfsgruber S, Kleineidam L,Wagner M, et al. Differential Risk of Incident Alzheimer's Disease Dementia in Stable Versus Unstable Patterns of Subjective Cognitive Decline[J]. J Alzheimers Dis,2016,54(3):1135-1146. DOI:10.3233/JAD-160407
[20] Jessen F,Wolfsgruber S, Wiese B, et al. AD dementia risk in late MCI, in early MCI, andin subjective memory impairment[J]. Alzheimers Dement,2014,10(1):76-83. DOI10.1016/j.jalz.2012.09.017
[21] Bondi M W,Edmonds E C, Jak A J, et al. Neuropsychological criteria for mild cognitiveimpairment improves diagnostic precision, biomarker associations, andprogression rates[J]. J Alzheimers Dis,2014,42(1):275-289. DOI:10.3233/JAD-140276
[22] Siest G, Pillot T, Regis-BaillyA, et al. Apolipoprotein E: an important gene and protein to follow inlaboratory medicine[J]. Clin Chem,1995,41(8 Pt 1):1068-1086. DOI: 无
[23] Farrer L A,Cupples L A, Haines J L, et al. Effects of age, sex, and ethnicity on theassociation between apolipoprotein E genotype and Alzheimer disease. Ameta-analysis. APOE and Alzheimer Disease Meta Analysis Consortium[J]. JAMA,1997,278(16):1349-1356. DOI:10.1001/jama.1997. 03550160069041
[24] Olsson B, Lautner R, AndreassonU, et al. CSF and blood biomarkers for the diagnosis of Alzheimer's disease: asystematic review and meta-analysis[J]. Lancet Neurol,2016,15(7):673-684.DOI:10.1016/S1474-4422(16)00070-3
[25] 中国医师协会检验医师分会阿尔茨海默病检验医学专家委. 阿尔茨海默病检验诊断报告模式专家共识[J]. 中华医学杂志,2016,96(14):1080-1082. DOI: 10.3760/cma.j.issn.0376-2491.2016.14. 003
[26] Folstein M F, Folstein S E,Mchugh P R. "Mini-mental state". A practical method for grading thecognitive state of patients for the clinician[J]. J PsychiatrRes,1975,12(3):189-198. DOI: 10.1016/0022-3956(75)90026-6
[27] 王征宇,张明园. 中文版简易智能状态检查(MMSE)的应用[J]. 上海精神医学,1989,1(3):108-111. DOI: 无
[28] Santana I, Duro D, Lemos R, etal. [Mini-Mental State Examination: Screening and Diagnosis of CognitiveDecline, Using New Normative Data][J]. Acta Med Port,2016,29(4):240-248.DOI:10.20344/amp.6889
[29] Nasreddine ZS, Phillips N A, Bedirian V, et al. The Montreal Cognitive Assessment, MoCA: abrief screening tool for mild cognitive impairment[J]. J Am GeriatrSoc,2005,53(4):695-699. DOI:10.1111/j.1532-5415.2005.53221.x
[30] 王炜,刘丹丹,高中宝,等. 蒙特利尔认知评估量表(中文版)在驻京军队离退休干部中界值划分的初步研究[J].中华保健医学杂志,2010,12(4):271-273. DOI:10.3969/j.issn.1674-3245.2010.04.011
[31] Chen K L, XuY, Chu A Q, et al. Validation of the Chinese Version of Montreal CognitiveAssessment Basic for Screening Mild Cognitive Impairment[J]. J Am GeriatrSoc,2016,64(12):e285-e290. DOI:10.1111/jgs.14530
[32] Guo Q H, Zhou B, Zhao Q H, etal. Memory and Executive Screening (MES): a brief cognitive test for detectingmild cognitive impairment[J]. BMC Neurol,2012,12:119. DOI:10.1186/1471-2377-12-119
[33] 郭起浩,洪震. 神经心理评估(第二版)[M]. 上海科学技术出版社,2016.100-104.
[34] Guo Q, Zhao Q, Chen M, et al. Acomparison study of mild cognitive impairment with 3 memory tests among Chineseindividuals[J]. Alzheimer Dis Assoc Disord,2009,23(3):253-259. DOI:10.1097/WAD.0b013e3181999e92
[35] Zhao Q, GuoQ, Li F, et al. The Shape Trail Test: application of a new variant of the Trailmaking test[J]. PLoS One,2013,8(2):e57333. DOI:10.1371/journal.pone.0057333
[36] 陆骏超,郭起浩,洪震,等. 连线测验(中文修订版)在早期识别阿尔茨海默病中的作用[J]. 中国临床心理学杂志,2006,14(2):118-120. DOI:10.3969/j.issn.1005-3611.2006.02.003
[37] E K, H G, S W. Boston NamingTest[M]. Philadelphia Lea & Febiger,1983.
[38] 史伟雄,郭起浩,洪震,等. 轻度认知功能损害患者的听觉词语记忆特点[J]. 中华老年医学杂志,2006,25(2):93-96. DOI:10.3321/j.issn:1000-6729.2006.02.003
[39] Hamilton M. A rating scale fordepression[J]. J Neurol Neurosurg Psychiatry,1960,23:56-62. DOI:无
[40] Hamilton M.The assessment of anxiety states by rating[J]. Br J MedPsychol,1959,32(1):50-55. DOI: 无
[41] 汪向东,王希林,马弘. 增订版心理卫生评定量表手册[M]. 中国心理卫生杂志社,1999.444-451.
[42] 汪向东,王希林,马弘. 增订版心理卫生评定量表手册[J]. 中国心理卫生杂志社,1999(12):507-512.
[43] Yesavage J A,Brink T L, Rose T L, et al. Development and validation of a geriatricdepression screening scale: a preliminary report[J]. J PsychiatrRes,1982,17(1):37-49. DOI: 10.1016/0022- 3956(82)90033-4
[44] 梅锦荣. 老年抑郁量表和普通健康问卷(简本)信度和效度的研究[J]. 中华精神科杂志,1999(1):41.DOI:10.3760/j:issn:1006-7884.1999.01.013
[45] Cummings J L.The Neuropsychiatric Inventory: assessing psychopathology in dementiapatients[J]. Neurology,1997,48(5 Suppl 6):S10-S16. DOI:10.1212/WNL.48.5_Suppl_6.10S
[46] 解恒革,王鲁宁,于欣,等. 认知功能正常的社区老年人精神行为症状的现况调查[J]. 中国临床康复,2004,8(25):5233-5235. DOI:10.3321/j.issn:1673-8225.2004.25.028
[47] Cummings J L,Mega M, Gray K, et al. The Neuropsychiatric Inventory: comprehensive assessmentof psychopathology in dementia[J]. Neurology,1994,44(12):2308-2314. DOI:10.1212/WNL.44.12.2308
[48] Sheikh F, Ismail Z, Mortby M E,et al. Prevalence of mild behavioral impairment in mild cognitive impairmentand subjective cognitive decline, and its association with caregiver burden[J].Int Psychogeriatr,2017:1-12. DOI:10.1017/S104161021700151X
[49] Dauphinot V,Ravier A, Novais T, et al. Risk Factors of Caregiver Burden Evolution, forPatients With Subjective Cognitive Decline or Neurocognitive Disorders: ALongitudinal Analysis[J]. J Am Med Dir Assoc,2016,17(11):1037-1043. DOI:10.1016/j.jamda.2016.07.003
[50] Pfeffer R I, Kurosaki T T,Harrah C J, et al. Measurement of functional activities in older adults in thecommunity[J]. J Gerontol,1982,37(3):323-329. DOI: 10.1093/geronj/37.3.323
[51] Buysse D J,Reynolds C R, Monk T H, et al. The Pittsburgh Sleep Quality Index: a newinstrument for psychiatric practice and research[J]. PsychiatryRes,1989,28(2):193-213. DOI: 10.1016/0165-1781(89)90047-4
[52] 刘贤臣,唐茂芹,胡蕾,等. 匹兹堡睡眠质量指数的信度和效度研究[J]. 中华精神科杂志,1996(02):103-107.DOI: 无
[53] Stiasny-Kolster K, Mayer G,Schafer S, et al. The REM sleep behavior disorder screening questionnaire--anew diagnostic instrument[J]. Mov Disord,2007,22(16):2386-2393. DOI:10.1002/mds.21740
[54] Nomura T, Inoue Y, Kagimura T,et al. Utility of the REM sleep behavior disorder screening questionnaire(RBDSQ) in Parkinson's disease patients[J]. Sleep Med,2011,12(7):711-713.DOI:10.1016/j.sleep.2011.01.015
[55] Johns M W. Anew method for measuring daytime sleepiness: the Epworth sleepiness scale[J].Sleep,1991,14(6):540-545. DOI: 10.1093/sleep/14.6.540
[56] Oldfield R C. The assessmentand analysis of handedness: the Edinburgh inventory[J].Neuropsychologia,1971,9(1):97-113. DOI: 10.1016/0028-3932(71)90067-4
[57] Edlin J M,Leppanen M L, Fain R J, et al. On the use (and misuse?) of the EdinburghHandedness Inventory[J]. Brain Cogn,2015,94:44-51. DOI:10.1016/j.bandc.2015.01.003
[58] Gifford K A, Liu D, Romano R R,et al. Development of a subjective cognitive decline questionnaire using itemresponse theory: a pilot study[J]. Alzheimers Dement (Amst),2015,1(4):429-439.DOI:10.1016/j.dadm.2015.09.004
[59] Hao L, WangX, Zhang L, et al. Prevalence, Risk Factors, and Complaints Screening ToolExploration of Subjective Cognitive Decline in a Large Cohort of the ChinesePopulation[J]. J Alzheimers Dis,2017,60(2):371-388. DOI:10.3233/JAD-170347
(责任编辑:admin)



